Kompletny przewodnik po raku jelita grubego: objawy, stadia, diagnostyka, leczenie i profilaktyka. Sprawdź, jak...
-
Zdrowie
- Układ krążenia
- Układ nerwowy
- Kolagen
- Układ mięśniowo-szkieletowy
- Alergia i katar sienny
-
Dermatologia
- Drogi moczowo-płciowe
- Oczy
- Ból
- Przeziębienie i grypa
-
Układ pokarmowy
- Układ odpornościowy
-
Witaminy i minerały
- Produkty dla diabetyków
- Nutrikosmetyki
- Seks i antykoncepcja
- Homeopatia
- Zdrowy tryb życia
- Dziecko
- Kosmetyki
-
Ciąża i macierzyństwo
- Higiena
-
Dla niego
-
Sprzęt i akcesoria medyczne
- Nasze marki
- Pomysł na Prezent
Histiocytoza z komórek Langerhansa. Co powinno nas zaniepokoić w zachowaniu dziecka?
Histiocytoza z komórek Langerhansa jest chorobą nowotworową, której wykrycie jest niesamowicie trudne. Nawet doświadczeni lekarze mogą się mylić dlatego w przypadku wątpliwości warto poszerzać diagnostykę.
Historia Leona
Leon jest wcześniakiem, za którym idzie szereg powikłań. Od urodzenia jesteśmy pod kontrolą wielospecjalistyczną i regularnie mamy przeprowadzaną obszerna diagnostykę morfologiczną. W pewnym momencie u syna pojawiły się problemy skórne, które powiązaliśmy z przedwczesnym terminem porodu lub z rozszerzaniem diety. Odwiedziliśmy dermatologa w związku ze swędząca wysypka występująca głównie na plecach i w pachwinach. Do tego zaniepokoiła nas nawracająca ciemieniucha. Dermatolog zalecił stosowanie diety i przepisał leki gdyż zdiagnozował u małego łuszczycę.
Zaczęliśmy stosować odpowiednie preparaty do higieny, zrezygnowaliśmy też z alergennych produktów spożywczych. Po lekach zawierających sterydy wsypka zaczęła łagodnieć, ale ciemieniucha nadal co jakiś czas się pojawiała. Pewnego dnia zauważyliśmy u syna guza na czole. Na początku nie przejęliśmy się tym zbytnio, ponieważ jak zapewniła nas lekarz rodzinna zapewne go coś ugryzło. Niepokój wzbudziła u nas sytuacja, że mimo stosowania preparatów na ukąszenia, guz nie malał, a noce były coraz bardziej niespokojne. Do tego doszło pomniejszenie jednego oka, które miało być efektem przebytej infekcji lub etapem wyżynania się górnych zębów, zwłaszcza, że po kontroli okulistycznej wszystko było w porządku.
Po tygodniu bez zmian udaliśmy się do chirurga dziecięcego w związku ze zmianą na czole. Po przyłożeniu głowicy usłyszeliśmy ze syn ma pękniętą czaszkę, bo na USG nie widać kości. Zostaliśmy skierowani do specjalistycznego szpitala dziecięcego na dalszą diagnostykę i ewentualne leczenie.
W szpitalu ponowiono badanie USG, podczas którego usłyszałam że kość nie jest pęknięta z czego się ucieszyłam jednak wizyta w gabinecie lekarskim potwierdziła gorszą diagnozę, niezwykle rzadki nowotwór złośliwy o nazwie histiocytoza z komórek Langerhansa. Nowotwór odpowiadał także za zmniejszenie oka, gdyż umiejscowił się w oczodole, kilku innych miejscach kości czaszki, kości biodrowej, a zmiany skórne przypominające łuszczycę i nawracająca ciemieniucha to podstawowy objaw LCH.
Zostaliśmy przyjęci na onkologię dziecięcą i rozpoczął się maraton badań, zabiegów, biopsji, które wciąż potwierdzały nowotwór.
Po dwóch tygodniach synek został przeniesiony z Poznania do Warszawy do Instytutu Matki i Dziecka, do kliniki onkologii dziecięcej gdzie nadal jest leczony, a wspaniali lekarze i cudowny personel oddziału dodał nam, załamanym rodzicom dwulatka otuchy. Wsparcie otrzymane z ich strony oraz plan leczenia histiocytozy, w której specjalizuje się prof. Raciborska kierująca kliniką uspokoił nas i obecnie, po roku terapii celowanej jesteśmy na etapie remisji. Dziś wiemy że histiocytoza jest ultrarzadkim nowotworem, który bardzo ciężko zdiagnozować. Wiele dzieci podobnie jak nasz Leon jest leczonych sterydami, które usypiają objawy choroby ale jej nie leczą. Dlatego warto drążyć. Wiemy, że gdybyśmy zignorowali sytuacje, mogłoby być jeszcze gorzej.
Dlatego w tym artykule chcę Państwu przybliżyć tą chorobę i co powinno nas zaniepokoić w zachowaniu dziecka. Choć postaram się być obiektywna, to nie ukrywam, że sytuacja ta dotyczy mnie i mojego dziecka.
Paulina
Czym jest histiocytoza?
Histiocytoza jest schorzeniem zaliczanym do chorób nowotworowych, mimo że przebieg kliniczny może sugerować inny mechanizm patogenetyczny. Jeszcze niedawno histiocytoza była zaliczana do chorób autoimmunologicznych. Za przewagom klasyfikacji histiocytozy jako choroby nowotworowej stoi obserwowana mutacja onkogenna, a WHO zaklasyfikowało LCH jako chorobę nowotworową krwi.
Histiocytoza to ogólna nazwa schorzeń z tego kręgu, które można podzielić na 5 podstawowych grup:
Grupa L- grupa chorób wraz z najczęstszą dla wieku dziecięcego histiocytozą z komórek Langerhansa
Grupa C- postacie skórne histiocytozy bez komórek Langerhansa oraz młodzieńcza postać żółtakoziarniniaka.
Złośliwe histiocytozy
Choroba Rosari-Dorfman wraz z rożnymi odmianami,
Zespoły hemafoagocytarne oraz zespół aktywacji makrofagów.
Histiocytoza z komórek Langerhansa (LCH) jest postacią histiocytozy najczęściej występującą u dzieci i młodzieży. Jest to choroba niezwykle rzadka i rocznie obserwuje się od 0,1 do 1 na 100 000 przypadków. Jednak dane te mogą nie być wiarygodne ze względu na utrudnienia w diagnostyce tej choroby.
W 2010 roku została opisana mutacja w obrębie genu BRAF u pacjentów z objawami histiocytozy z komórek Langerhansa. Gen ten odpowiedzialny jest za regulację podziałów komórkowych, a jego mutacja obserwowana jest również u pacjentów chorych na nowotwory innego typu tj. czerniak, rak jelita grubego czy białaczka. Obecność BRAF zwiększa ryzyko wznów LCH, a jego występowanie stwierdza się u połowy pacjentów chorych na histiocytozę z komórek Langerhansa, jednak sama choroba nie jest zależna od tej zmiennej i może występować samoczynnie, a sam gen według obecnych badań nie jest dziedziczny.
U części pacjentów z LCH można stwierdzić również inne mutacje genowe jak MAP2KK1 oraz mutacje RAS i ARAF.
Leczenie LCH
Ze względu na klasyfikację histiocytozy jako choroby nowotworowej terapia obejmuje chemioterapię i podawanie leków cytostatycznych w dawce dopasowanej do wieku i stanu pacjenta. Diagnostyka mutacji genowej może pozwolić na podanie leczenia celowanego, czyli terapii która celuje w mutację odpowiedzialną za powstawanie choroby. Jednak terapia celowana w mutacji BRAF zarezerwowana jest dla pacjentów z oporną na leczenie konwencjonalne LCH.
Leczenie celowane w przypadku innej mutacji genowej histiocytozy zależne jest od rodzaju mutacji i także przeprowadzane jest w przypadku niesatysfakcjonujących wyników leczenia pierwszej linii oraz przeprowadzane jest po zatwierdzeniu przez Komisję Bioetyczną.
Lekarz onkolog decyduje o dalszych krokach leczenia jeśli zastosowane leczenie nie przynosi efektów i może zaproponować terapię innymi preparatami lub przeszczep szpiku kostnego w histiocytozie z komórek Langerhansa, który jest zazwyczaj stosowany u pacjentów z tendencją do wznów lub ostrej progresji choroby.
Jakie są objawy histiocytozy z komórek Langerhansa?
Objawy histiocytozy mogą dotyczyć jednego obszaru, dwóch lub więcej dlatego wyróżnia się histiocytozę jedno lub wieloukładową.
Objawy zajęcia układu kostnego przez LCH to obrzęki i guzy kości, które nie zawsze są bolesne. Najczęściej histiocytoza układu kostnego zajmuje kości takie jak czaszka, kości wokół oczu lub uszu, kości szczęki, kręgosłupa, ramion, nóg, żeber lub bioder. Przedwczesne wyrzynanie zębów u dziecka jest charakterystyczne do zajęcia żuchwy oraz szczęki, które może być także przyczyną utraty zawiązków zębowych. Pacjenci odczuwają także charakterystyczny ból pleców w LCH spowodowany powstaniem kręgu płaskiego w kręgosłupie. Dzieci ze zmianami w opilcach czaszki są obarczone większym ryzykiem rozwoju późnej moczówki prostej i innych powikłań ośrodkowego układu nerwowego
Zmiany skórne wywołane histiocytozą pojawiają się najczęściej do 2. roku życia. Ze względu na stopień zaawansowania choroby objawy mogą się różnić, jednak to jak rozpoznać wsypkę charakterystyczna dla histiocytozy zależy przede wszystkim od umiejscowienia wyprysków. To co odróżnia histiocytozę od ospy, z którą ta choroba jest mylona, jest brak wyprysków na twarzy. Wysypka z LCH jest swędząca i występuje najczęściej na owłosionej skórze głowy, za uszami, w pachwinach, pachach, na karku, szyi, na plecach i tułowiu. Zmiany mają wygląd plamisto-grudkowy i rumieniowy. Miejscami są żółto-brunatne, mogą mieć charakter łuszczący się lub przypominają grudki o zabarwieniu różowym lub w kolorze skóry. Oprócz tego mogą pojawiać się krostki i pęcherzyki. Wysypka na skórze głowy, manifestuje się poprzez nawracanie ciemieniuchy u niemowląt i małych dzieci lub łupieżem u dzieci i dorosłych. Czasami może występować odbarwienie, twardnienie i utrata paznokci. Zmiany skórne LCH reagują na miejscowe działanie leków sterydowych jednak jest reakcja przejściowa.
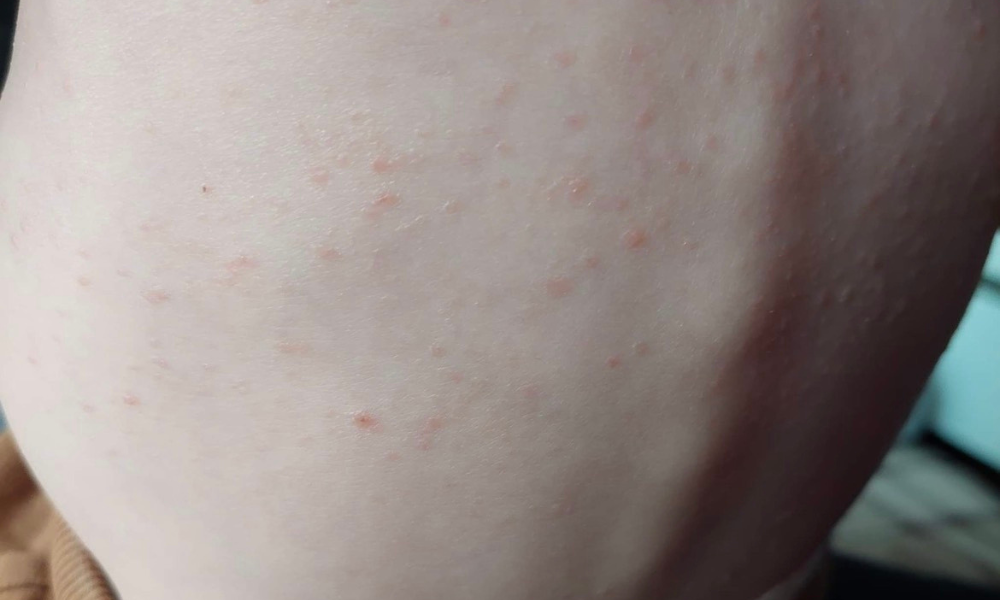
Zajęcie układu krwiotwórczego obejmują zmiany w morfologii krwi, a podejrzenie histiocytozy z komórek Langerhansa występuje przy niskiej hemoglobinie wynoszącej <10g/dl i obniżonej wartości białek poniżej 4,0x109
Objawy histiocytozy z komórek Langerhansa odnoszące się do kładu oddechowego obejmują duszności, kaszel czasem z krwią, zaburzenia oddychania, spontaniczną odmę opłucną i ból w klatce piersiowej. Konsekwencją może być niewydolność oddechowa i trwałe uszkodzenia płuc.
Dzieci chore na LCH słabo wypadają w siatkach centylowych, rosną wolniej i ważą mniej niż zdrowe dzieci. Przyczyną są zaburzenia trawienia i wchłaniania przekładające się na przyrost masy ciała. Innymi objawami ze stronu układu pokarmowego są wzdęcia, wymioty, biegunki, bóle brzucha, a także stolec podbarwiony krwią.
Zwiększony obwód brzucha może być spowodowany powiększoną wątrobą lub śledzioną. Oprócz powiększenia u chorych mogą pojawiają się objawy związane z dysfunkcją tych narządów jak żółtaczka, świąd, uczucie zmęczenia czy łatwe powstawanie siniaków.
Zajęcie ośrodkowego układu nerwowego może objawiać się na wiele sposobów, a do najczęstszych zaliczyć można trudności w poruszaniu się, utratę równowagi, problemy z mówieniem, widzeniem, bóle i zawroty głowy, drgawki, zmiany w zachowaniu, problemy z pamięcią i nauką. Oprócz tego może wystąpić moczówka prosta, a dojrzewanie płciowe może ulec opóźnieniu.
Z czym można pomylić histiocytozę z komórek Langerhansa?
Histiocytoza ze względu na różnorodność objawów i przebiegu zazwyczaj jest wykrywana przypadkowo. Diagnostyka LCH jest niezwykle trudna co wynika z różnorodnego przebiegu choroby. Może zdarzyć się że pacjenci z rozpoznaniem tej samej choroby mogą mieć zupełnie inne objawy w zależności od zajętych układów oraz nasilenia schorzenia.
Na przykład, pacjent z zajęciem płuc może skarżyć się na przewlekły, suchy kaszel, duszność i ból w klatce piersiowej, podczas gdy inny chory, u którego zmiany zlokalizowane są w kościach i ośrodkowym układzie nerwowym, może skarżyć się na bóle w obrębie twarzoczaszki, wypadanie zębów, zaburzenia pamięci i funkcji poznawczych.
LCH ze względu na rzadkość występowania może być mylona z innymi bardziej powszechnymi chorobami. Często zmiany skórne, zwłaszcza u najmłodszych pacjentów, mogą wskazywać na wirusowe choroby skory jak ospa wietrzna. Swędząca wysypka może być kojarzona również alergiami pokarmowymi, kontaktowymi lub chorobami dermatologicznymi jak łuszczyca.
Duszności u dzieci mogą wskazywać na astmę lub inne schorzenia układu oddechowego albo choroby laryngologiczne. Ból głowy, zaburzenia widzenia często kojarzone są ze schorzeniami okulistycznymi, a przerost dziąseł może być mylony z ząbkowaniem.
Czasami objawy histiocytozy mogą sugerować występowanie infekcji, jednak podstawowe leczenie antybiotykami nie przynosi efektów.
Leczenie części schorzeń, z którymi może być mylona histiocytoza z komórek Langerhansa polega na włączeniu w terapię kortykosteroidów, które w początkowej fazie leczenia dają efekty jednak po ich odstawieniu objawy histiocytozy nawracają.

Jakie są rokowania w przypadku histiocytozy?
Rokowania w przypadku histiocytozy z komórek Langerhansa zależą od wielu zmiennych, wśród których jest rodzaj choroby. W przypadku histiocytozy jednoukładowej rokowania są doskonałe, natomiast przebieg u pacjentów z histiocytozą wieloukładową jest nieprzewidywalny.
Dzieci z LCH u których badania nie wykazały mutacji genowych dobrze reagują na standardowe leczenie chemioterapeutyczne, a także ryzyko nawrotów choroby jest bardzo niskie.
Wciąż jednak trwają badania kliniczne nad skutecznością terapii celowanej w przypadku mutacji BRAF, w których bierze udział także ośrodek badawczy w Polsce, którym jest Instytut Matki i Dziecka w Warszawie.
Produkty powiązane
Veroval test domowy na występowanie celiakii, nietolerancja glutenu, 1 szt.
HELICOBACTER Antygen Test 1 sztuka
Test FOB do wykrywania krwi utajonej w kale 1 sztuka
Diather Test Helicobacter Pylori Domowy test do wykrywania zakażenia bakterią H. pylori 1 sztuka
Food Detective - test na nietolerancje pokarmowe 1 opak.
Diather Test Ferrytyna niedobór żelaza Domowy test do oznaczenia poziomu ferrytyny we krwi 1 sztuka
Diather Test Hormon TSH Domowy test do oznaczenia stężenia hormonu TSH we krwi 1 sztuka
Diather Test Witamina D Domowy test do oznaczania stężenia witaminy D we krwi 1 sztuka
Zostaw komentarz
Powiązane posty
 Karmienie dziecka od pierwszych dni życia
Karmienie dziecka od pierwszych dni życia
 Co kupić z okazji Dnia Dziecka?
Co kupić z okazji Dnia Dziecka?
 Wpływ witaminy D na rozwój dziecka
Wpływ witaminy D na rozwój dziecka
 Jakie pieluchomajtki wybrać dla dziecka?
Jakie pieluchomajtki wybrać dla dziecka?
 Dobre bakterie dla organizmu
Dobre bakterie dla organizmu






























Ostatnie komentarze